【聚焦MDT】骨转移=肿瘤终末期?骨与软组织肿瘤MDT专家组个体化精准诊疗为患者带来生机
 804
供稿:本站
804
供稿:本站
病情介绍
患者,女性,42岁,诊断肾盂恶性肿瘤骨转移,2022年12月19日行胸10、腰3、4经皮穿刺脊柱后凸成形术,术后病理:(胸3、4腰10椎体)骨转移癌,结合临床及免疫组化考虑泌尿系统尿路上皮癌转移。免疫组化:CK(+)、TTF-1(-)、GATA-3(+)、CK7(+)、CK20(+)、P63(+)、Ki-67(30%+)。肿瘤占比:40%。
背 景
骨是肿瘤继肺、肝之后第三大转移部位。随着多学科治疗模式的日益成熟,相关学科以及靶向药物和免疫药物研究取得的长足发展,肿瘤患者生存期逐渐延长,出现骨转移概率逐渐增大,尤其是脊柱转移,严重影响患者的生活质量和预后。有关脊柱转移瘤的治疗,近年临床研究取得了较大的进展,治疗模式不断优化。在外科治疗方面,外科手术微创化,影像导航下的内镜手术或机器人协助下的微创手术逐渐成为未来发展的趋势。易发生骨转移的肿瘤包括:前列腺癌 ( 84% )、乳腺癌 ( 72% )、甲状腺癌 ( 50% )、肾癌( 37% )、胰腺癌 ( 33% )、肺癌 ( 31% )。
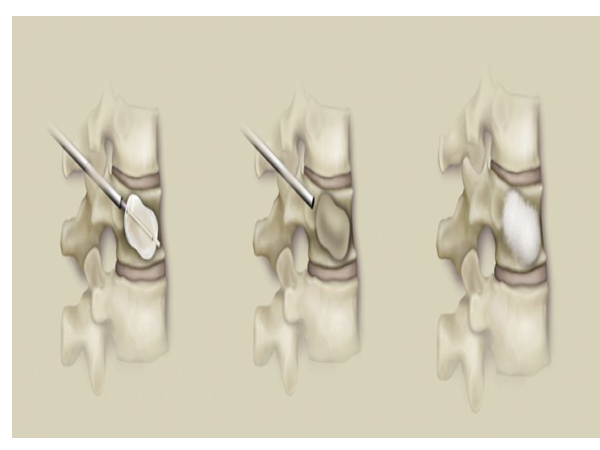
脊柱是骨转移常见的部位(占90%),最常见于胸椎,其次是腰椎和颈椎。5%~10%的癌症患者会发生脊柱转移。脊柱转移瘤可以侵犯骨质、硬膜外间隙、软脊膜和脊髓。硬膜外病变占脊柱转移病灶的90%以上,硬膜内髓外转移和髓内转移较罕见,分别占脊柱转移瘤的5%~6%和0.5%~1%。
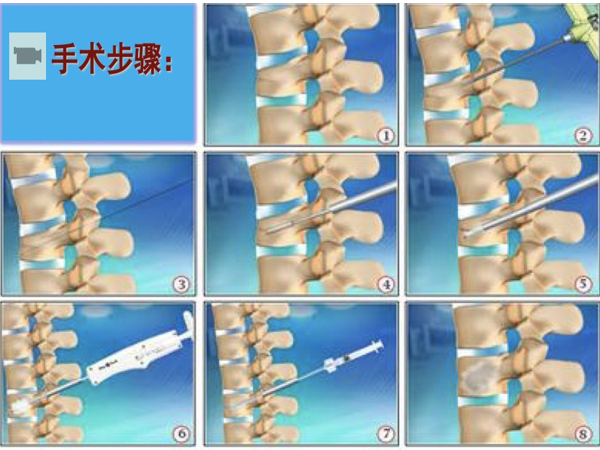
目前对脊柱转移瘤的治疗,主要目的是为了缓解疼痛、改善神经症状、维持脊柱稳定性、提高患者生活质量。椎体成形术就是一种治疗脊柱转移瘤的微创手术中,主要包括PVP、PKP。该术式是一种安全、可靠的治疗手段,该技术采用经皮穿刺椎体内气囊扩张的方法使椎体复位,在椎体内部形成空间,这样可减小注入骨水泥时所需的推力,而且骨水泥置于其内不易流动。
病例一
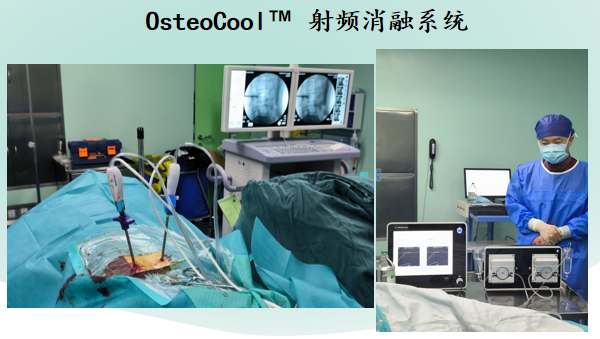
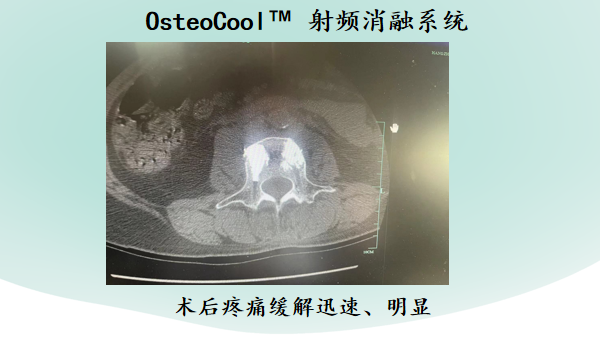
对于转移瘤引起的椎体压缩性骨折患者,微创手术在疼痛控制、神经功能改善及生活质量提高方面均优于非手术的保守治疗者。PMMA(聚甲基丙烯酸甲酯)可以通过细胞毒效应、热效应及骨水泥固化阻断肿瘤的血供等产生抗肿瘤作用;热效应可以导致椎体内神经纤维变性坏死,对疼痛的敏感性降低或消失,同时骨水泥还可以为脊柱病理性骨折椎体提供结构性支撑作用。
病例二
骨继发肿瘤的治疗手段包括手术、放疗等多种治疗,传统的肿瘤治疗是在单一学科模式下进行的,突出学科特色。而起源于20世纪60年代的多学科综合治疗协作组(MDT)是建立于循证医学基础上,由传统经验性医疗向现代化协作组决策医疗转化的新型诊疗模式。MDT强调以患者和疾病为中心,通过多学科讨论及协作为每位患者量身定制最合理的治疗方案,使临床受益最大化。有研究显示,MDT可显著提高肿瘤患者的生存率,提高患者的生存质量,减少并发症的发生。
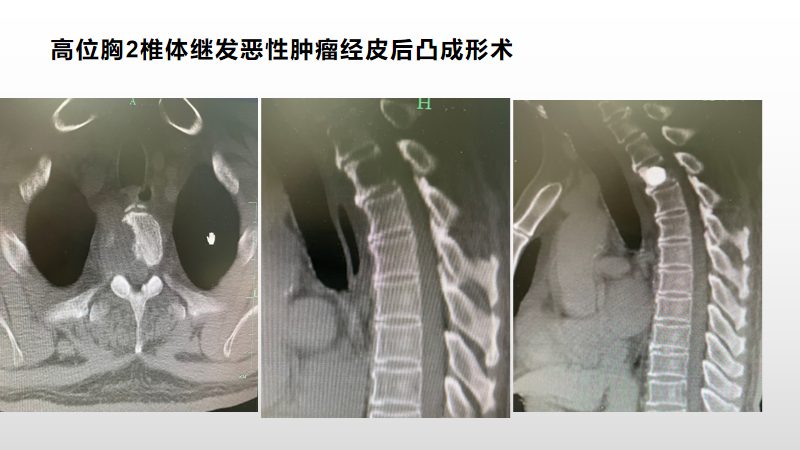
病例三
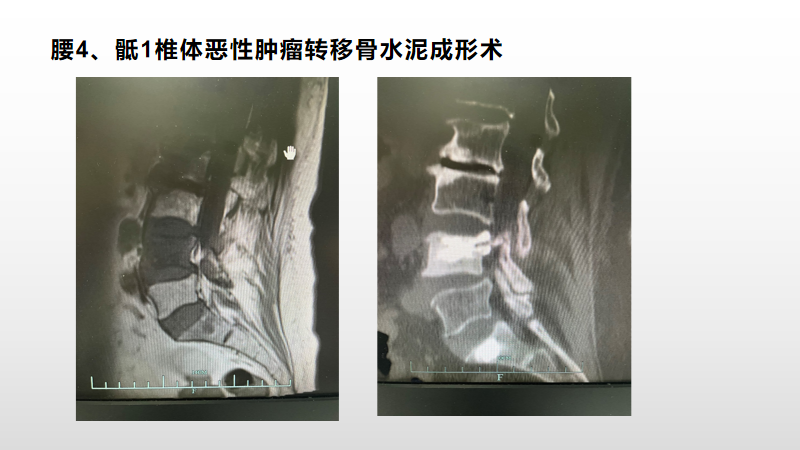
病例四
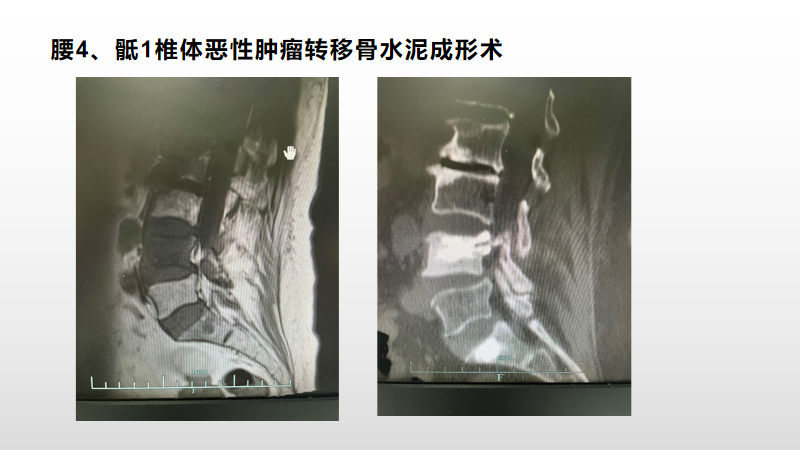
病情分析
一、该患者诊断肾盂恶性肿瘤骨转移,患者脊柱感觉疼痛,影像学检查提示脊柱椎体融骨性破坏,椎体压缩骨折,不稳定,微创经皮椎体成形术手术可以恢复病椎稳定性,解除疼痛,骨水泥可以起到一定杀灭肿瘤细胞作用。
二、该患者为泌尿系统恶性肿瘤,病理结果与原发病灶病理结果一致。有一部分患者骨继发肿瘤的病理结果与原发病灶病理结果不完全一致。通过手术穿刺活检取得病椎病灶组织,病理结果及免疫组化结果可以进一步指导患者下一步的治疗,也可以进一步研究其疾病发生发展的机制。病理结果不一致的患者可以通过MDT讨论明确发病机制、病情发展,增加对疾病的认知,对患者的全面治疗起到更好的帮助。









 返回
返回